Послеоперационный остеомиелит
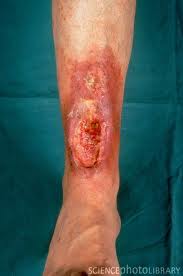 Послеоперационный остеомиелит (ПОО) — это остеомиелит, возникающий после оперативных вмешательств на костях после закрытых переломов и ортопедических заболеваний. Послеоперационный остеомиелит, благодаря значительному распространению, возникновению после чистых операций и многообразию этиологических и патогенетических факторов должен рассматриваться отдельно.
Послеоперационный остеомиелит (ПОО) — это остеомиелит, возникающий после оперативных вмешательств на костях после закрытых переломов и ортопедических заболеваний. Послеоперационный остеомиелит, благодаря значительному распространению, возникновению после чистых операций и многообразию этиологических и патогенетических факторов должен рассматриваться отдельно.
КЛАССИФИКАЦИЯ ПОСЛЕОПЕРАЦИОННОГО ОСТЕОМИЕЛИТА
А. По характеру повреждений.
1. По поводу переломов костей.
2. По поводу ортопедических заболеваний.
3. По поводу повреждений мягких тканей.
Б. После операций.
1. Без имплантации медицинских инородных тел.
2. С имплантацией медицинских инородных тел.
В. По причинам возникновения
1. Организационные.
2. Тактические
3. Технические
4. Санитарно-эпидемиологические
5. Соматические.
Г. По клиническому течению
1. Острый.
2. Подострый.
3. Хронический.
Д. По числу гнойных очагов
1. Монолокальный.
2. Полилокальный.
3. Полифокальный.
Е. По характеру осложнений
1. Местные: - обширные рубцы; - язвенные дефекты кожи; - гнойные артриты и остеоартриты; - несросшиеся переломы или ложные суставы.
2. Общие: - анемия; - амилоидоз паренхиматозных органов; - нарушение белкового обмена; - сепсис.
Ж. По виду инфекции и путям ее проникновения
1. Аэробная флора. 2. Анаэробная флора.
1. Эндогенный путь. 2.Экзогенный путь.
3. По характеру патологических изменений
1. Остеомиелит с очаговым поражением кости.
2. Остеомиелит с распространением по ходу костномозгового канала.
3. В сочетании с местными осложнениями.
4. Спицевой остеомиели.т
Инфицированию послеоперационных ран способствуют:
1. Возраст больных. У пациентов старше 60 лет имеется предрасположен-ность к развитию инфекционных осложнений из-за наличия сопутствующих заболеваний, снижения защитных сил организма, дряблости и сухости кожи, а также менее тщательного соблюдения санитарно-гигиенических правил.
2. Длительность оперативного вмешательства.
3. Несоблюдение принципов дренирования.
4. Избыточная жировая клетчатка является хорошей питательной средой для развития микробов, особенно при плохом гемостазе. Она же, увеличивая глубину раны, затрудняет доступ, делая оперативное вмешательство более продолжительным.
5. Нарушение местного кровообращения, приводящее к некрозам краев раны и ее инфицированию, а также грубая оперативная техника и технические трудности во время операции повышают риск .
6. Длительность предоперационного периода.
7. Местные условия — микробы встречают значительное сопротивление в областях тела с хорошо развитой сетью кровеносных сосудов и хорошим кровоснабжением (голова, лицо).
8. Местные иммунобиологические особенности тканей. Весьма значительно сопротивление микробам тканей тех областей тела, которые подвергаются воздействию микробов и их токсинов в силу естественного их расположения (промежность).
9. Соблюдение принципов асептики на всех этапах оперативного вмешательства. Устройство операционной, поведение и хирургическая дисциплина персонала операционных, бациллоносительство персонала и больных, ведение послеоперационного периода.
10. Характер и вирулентность попавшей в рану микрофлоры. При большой дозе вирулентных микробов и слабости защитных сил организма происходит значительное распространение процесса, если количество микробов и их вирулентность не велики, а иммунобиологические силы организма значительны, то воспалительный процесс прекращается. Имеет значение одновременное проникновение нескольких микробов (полиинфекция), а также повышенная их вирулентность (загрязнение отделяемым другого больного).
11. Антибактериальная защита. Профилактическое назначение антибиотиков, по данным отечественных и зарубежных исследователей, снижает частоту послеоперационных инфекционных осложнений с 20-40% до 1,5-5%.
КЛИНИЧЕСКАЯ КАРТИНА ПОСЛЕОПЕРАЦИОННОГО ОСТЕОМИЕЛИТА
Согласно классификации послеоперационный остеомиелит подразделяется на острый, подострый и хронический.
Воспалительный процесс в большинстве случаев начинается в окружающих мягких тканях, в частности в гематоме и проявляется всеми изменениями, характерными для острого воспаления. Но у некоторых больных он может развиваться исподволь, без высоких подъемов температуры и других общих явлений. Местные воспалительные явления могут быть слабо выражены. Между швами выделяется излившаяся в рану кровь, а затем серозная жидкость (серома). Такой вялотекущий процесс при наличии у больного металлического фиксатора не имеет тенденции к стиханию, обычно обостряется и заканчивается остеомиелитом.
У некоторых больных острый послеоперационный остеомиелит выражается в раннем инфицировании костной раны с бурным течением, разлитым гнойно-гнилостным поражением костного мозга. В этих случаях выделяют несколько форм: интрамедуллярная, остеомускулярная и гнойное пропитываниие метафизов и губчатых костей. Эти клинические формы развиваются в течение первых 2-3 недель после операции. Для них характерно отсутствие видимых местных симптомов при стремительно нарастающих общих симптомах, которые могут привести к сепсису или летальному исходу: длительно-текущая лихорадка (38-39С и выше), общая слабость, выраженная утомляемость; в анализах крови наблюдается снижение гемоглобина, повышение СОЭ, лейкоцитоз.
Местно клиническая картина выражается в том, что меняется внешний вид раны: она становится тусклой, но при этом не наблюдается выраженного отека и гиперемии. Появляется серый налет, отделяемое приобретает резкий гнилостный характер.
Общее состояние и тяжесть процесса ухудшается в виду того, что костный мозг на большом протяжении находится в состоянии гнойно-гнилостного распада.
Хронический послеоперационный остеомиелит.
Хронический огнестрельный остеомиелит возникает в более поздние сроки (через 3-4 месяца) после операции и протекает более спокойно, чем острый процесс. Характерным для хронического остеомиелита является наличие сви-щей и секвестров, определяемых рентгенологически.
Весь процесс можно условно разделить на три периода: до образования костной мозоли; период образования костной мозоли; период после образования костной мозоли.
Клинически определяется уменьшение воспалительных явлений и более спокойное течение раневого процесса. Наблюдается уменьшение температуры тела, отека краев раны, гиперемии, Рана начинает заживать, остается лишь свищ.
Следует упомянуть, что хронический послеоперационный остеомиелит мо-жет протекать в легкой, средней и тяжелой форме. Тяжесть обуславливается выраженностью клинических проявлений, а так же рентгенологическими при-знаками.
Послеоперационные артриты.
После различных восстановительных операций гнойные осложнения наблюдаются сравнительно редко — в 1 — 2% случаев, несколько чаще они отмечаются только после эндопротезирования тазобедренного сустава — в 4-7 % (Каплан А.В.,1985). Инфекция таких суставов, как плечевой и локтевой обычно протекает более благоприятно, чем аналогичное поражение суставов нижних конечностей (тазобедренного, коленного, голеностопного). Основными факторами, определяющими течение раневого процесса различных суставов, являются особенности их анатомического строения и кровоснабжения, а также характер тканей, окружающих сустав.
Крупные массивы мышц вокруг тазобедренного сустава, большой объем и сложность заворотов коленного сустава, сложность строения всех суставов и костных образований нижних конечностей способствуют развитию и более тяжелому течению гнойных процессов. Нагноительный процесс обычно вначале локализуется в пределах мягких околосуставных тканей, а затем проникает в сустав, в результате чего возникает вначале серозный, а затем серозно-гнойный выпот.
Послеоперационные артриты в своем развитии проходят несколько стадий: серозный или серозно-гнойный артрит, эмпиема сустава, капсульная флегмона и панартрит, остеоартрит (остеомиелит эпифиза и эпиметафиза). Гнойный артрит может сопровождаться параартикулярными гнойниками, и гнойными затеками.
Чем сильнее повреждение мягких тканей и суставных концов костей, тем тяжелее клиническое течение заболевания. Особенно тяжелым оно бывает в запущенных случаях, когда имеются гнойные затеки. Иногда при пониженной сопротивляемости организма и малой вирулентности возбудителя процесс развивается вяло, сопровождается слабой общей реакцией организма. Такое течение раневого процесса расценивается как вялотекущий сепсис. У некоторых больных в начальном периоде раневого процесса не только отсутствуют общие симптомы интоксикации, но и местные явления гнойного осложнения выражены нечетко, что в значительной степени затрудняет его распознавание. К местным признакам относят острые и усиливающиеся боли, нарастающее увеличение объема сустава, напряженность мягких тканей, сглаженность контуров сустава, иногда покраснение кожи, вынужденное положение конечности. При наличии раны из суставной полости нередко выделяется мутная синовиальная жидкость или гной. При эмпиеме в суставе определяется зыбление и при пункции его обнаруживается мутная жидкость или гной.
При капсульной флегмоне в отличие от эмпиемы объем сустава увеличен главным образом за счет воспалительной инфильтрации суставной сумки и околосуставных мягких тканей.
Рентгенологическая симптоматика в первые дни крайне скудна, в дальнейшем возникают воспалительные деструктивные очаги в эпифизах и нередко участки некротизации и секвестрации в костях.
ЛЕЧЕИЕ ПОСЛЕОПЕРАЦИОННОГО ОСТЕОМИЕЛИТА
Лечение послеоперационного остеомиелита — процесс комплексный и включает в себя три направления:
1. Воздействие на организм в целом с целью нормализации гомеостаза и повышения резистентности.
2. Медикаментозное влияние на возбудителя заболевания.
3. Хирургическое лечение местного очага.
Основной целью воздействия на макроорганизм являются устранение интоксикации, ведущей к острым нарушениям жизненно важных функций организма. Решение этих задач осуществимо при проведении сбалансированной инфузионно-трансфузионной терапии. Объем ее определяется фазой раневого процесса, состоянием больного, объемом оперативного вмешательства. Коррекция волемических и электролитных нарушений проводится с учетом потерь жидкости и электролитов при обязательном контроле суточного диуреза и динамическом исследовании содержания электролитов в плазме крови. Объем вводимой жидкости должен составлять не менее 40-50 мг/кг массы тела в сутки, при этом повышение температуры тела на 1 градус предусматривает увеличение объема инфузионной терапии на 250-300 мл. Целесообразно использовать 5% раствор глюкозы с инсулином с добавлением 5% хлорида калия, 25% сульфата магния, при темпе инфузии не более 40 капель в минуту, а также применять официальные растворы полиионных смесей, коррекцию метаболического ацидоза проводят посредством введения 4% раствора гидрокарбоната натрия под контролем показателей КОС. Поддерживание энергетического баланса не только за счет высококалорийного и хорошо усвояемого энтерального питания, но главным образом посредством парентерального введения углеводов, которые способствуют предотвращению распада белков. Применение концентрированных 20-40% растворов глюкозы с инсулином, улучшающим утилизацию углеводов, способствует поддержанию энергетического баланса. Развивающаяся ги-попротеинемия может приводить к истощению энергетических и пластических возможностей организма, поэтому наряду с применением концентрированных растворов глюкозы необходимо введение белковых препаратов из расчета 6-10 гр. азота в сутки. Улучшение микроциркуляции достигается введением реологически активных препаратов с применением сосудопозитивных препаратов (трентал, компламин, курантил, солкосерил, а также гепарина под контролем показателей свертывающей системы крови). Необходимым является применение ингибиторов протеаз (гордокс, трасиол, контрикал) путем внутривенного капельного введения 2-3 раза в сутки. Важным элементом в лечении остеомиелита является витаминотерапия. Ежедневное введение витаминов группы В, аскорбиновой кислоты способствует, как поддержанию функции печени, поджелудочной железы, сердца, так и улучшению реологии крови. С целью замедления катаболических процессов необходимо применение анаболических гормонов. Симптоматическое лечение зависит от выраженности того или иного пато-логического синдрома и требует обязательного участия в лечении терапевта или анестезиолога-реаниматора.
Изменение иммунореактивности, выражающееся в понижении неспецифического иммунитета, значительно выражено в тех случаях, когда не восполнялись нарушения гомеостаза, вызванные операционной травмой. У таких больных воспалительный процесс протекает более тяжело с выраженными явлениями интоксикации. После устранения выявленных изменений чаще всего удается нормализовать защитные силы организма без применения иммунотерапии. Для пассивной иммунизации, проводимой при тяжелом течении болезни применяют антистафилококковую плазму, антистафилококковый грамма-глобулин, человеческий иммуноглобулин. Для активной иммунизации используют пентаглобины, ронколейкин, аутовакцину, декарис, тималин, вилон, препараты пуриновых и перимидиновых производных (пентоксил, метилурацил, микробные полиса-хариды), а также жень-шень, элеутерококк, пантокрин, ликопид.
Медикаментозное воздействие на возбудителя заболевания включает как традиционную антибактериальную терапию с учетом чувствительности к антибиотикам, так и региональную внутриартериальную и эндолимфатическую перфузию в течение 10-14 дней, направленную на возбудителя заболевания, оптимизацию местного кровотока и метаболизм тканей.
Антибиотики применяют в острой стадии заболевания при наличии общих его проявлений и при обострении хронического остеомиелитического процесса. При местных признаках болезни антибактериальные препараты используют чаще всего местно в сочетании с антисептиками для орошения ран. При парентеральном применении антибиотиков предварительно проводят широкое раскрытие всех участков скопления гноя и их полноценное дренирование. Антибактериальные препараты вводят во время оперативных вмешательств и в послеоперационном периоде путем создания высоких их концентраций в пораженной кости, т.е. внутрикостно или внутривенно, а при обширных разрушениях с выраженным нагноением осуществляют их внутриартериальную или эндолимфатическую инфузию. При генерализации остеомиелитического процесса в отделении используется методика нагрузки клеточных элементов аутокрови антибиотиками.
Необходимо придерживаться принципов антибактериальной терапии.
Общая продолжительность антибактериальной терапии при остром процессе составляет в среднем 21 сутки, а при хроническом 45-50 суток. При достаточном радикальном хирургическом вмешательстве и общем удовлетворительном состоянии общая антибактериальная терапия не назначается.
Хирургическое лечение послеоперационного остеомиелита является основным в лечении данной патологии и зависит от выраженности клинических проявлений и фазы воспалительного процесса. В острой стадии раскрытие всех гнойных очагов, хорошее дренирование и постоянное орошение, полноценная иммобилизация конечности, антибактериальная или химиотерапия позволяют достичь ликвидации воспалительного процесса или перевести его в хроническую форму.
Хирургическое лечение остеомиелита осложнившего внутренний, внешний остеосинтезы, операции по внедрению массивных имплантатов, а также операции на крупных суставах имеет свои особенности.
При лечении больных с гнойной раневой инфекцией, которым был произведен погружной остеосинтез, необходимо в большей степени, чем при лечении других категорий больных, применить все элементы комплексной терапии с воздействием на организм, флору и рану. При этом важнейшую роль в исходе может сыграть вторичная хирургическая обработка раны, которая должна производиться незамедлительно и носить радикальный характер, а не сводиться к эвакуации гноя. Это не означает, что обязательно должен быть удален металлический фиксатор, которому многие хирурги и травматологи приписывают основную роль в поддержании нагноительного процесса. Неоправданное удаление металлического фиксатора может резко осложнить и без того трудную ситуацию из-за необходимости перехода на другой метод фиксации отломков.
Показаниями к удалению металлического фиксатора является: 1) бурно развивающаяся картина воспалительного процесса связанная со скоплением гнойного отделяемого в костномозговом канале, когда сам фиксатор мешает оттоку гноя; 2) фиксатор не выполняет своей роли — интрамедуллярный штифт значительного меньшего диаметра, чем костномозговой канал трубчатой кости; винты не фиксируют пластину; металлический фиксатор поломан (он превращается в бесполезное и вредное инородное тело и подлежит удалению).
После стабилизации состояния, когда остается вяло функционирующий свищ, также следует сохранять металлическую конструкцию до консолидации перелома и только тогда оперировать больного по поводу ограниченного остеомиелита. Такие больные обычно не испытывают боли, хорошо пользуются конечностью, а функционирующий свищ не доставляет особых неприятностей. При сросшемся переломе ликвидация ограниченного остеомиелитического очага не представляет больших трудностей.
Меры, направленные на предупреждение нагноений в местах прокола спицами кожи при внешнем остеосинтезе заключается в тщательном уходе за больными, которым наложен компрессионно-дистракционный аппарат. Разработаны методы ухода за аппаратами, которые не требуют закрытия ранок вокруг спиц перевязочным материалом. Предложены также средства, образующие защитные пленки, которые переходят с кожи на спицу и тем самым изолируют места проколов спиц.
При спицевом остеомиелите, ограниченном зоной проведения спицы, лечение может сводиться к рассверливанию свищевого канала, удалению детрита и мелких секвестров или применению цилиндрической фрезы с последующим промыванием раневого канала.
При образовании больших очагов остеомиелита (распространенная форма) лечение заключается в удалении патологических грануляций и секвестров, иссечении или выскабливании свищевых ходов, гнойных затеков. При наличии свободно лежащих секвестров в мягких тканях операция ограничивается секвестрэктомией и иссечением свищевых ходов. Если костный секвестр оказывается связанным с основным массивом здоровой кости (неотделившийся секвестр), то производится экономная резекция кости в пределах здоровых тканей, причем при поражении только наружной кортикальной пластинки следует сохранять внутреннюю. При поражении обеих стенок после хирургической обработки очага остеомиелита возникает необходимость в пластическом заполнении образовавшейся полости.
Лечение больных с распространенным спицевым остеомиелитом заключается в хирургической обработке гнойного очага, широкой трепанации кости со вскрытием костномозгового канала, удалением секвестров, грануляций, в освежении стенок остеомиелитической полости. Образовавшаяся костная полость заполняется при помощи мышечной или комбинированной мышечно-костной пластики.
Главнейшим элементом в системе комплексной терапии больных, перенесших эндопротезирование, являются лечебные мероприятия, направленные на очищение раны от гематомы. Если гематома невелика, а развивающаяся в ней инфекция протекает при хорошем общем состоянии, нормальной температуре, наиболее эффективным способом является местное введение протеолитических ферментов, антибиотиков и ингибиторов протеаз. Могут быть использованы трипсин, химотрипсин, папаин или протеолитические ферменты микробного происхождения. Вводят их в обычных дозах вместе с антибиотиком, к которому чувствительна флора больного.
Если с самого начала течение процесса носит более острый характер, необходимо повторно оперировать больного, т.е. произвести хирургическую обработку раны. Подвижность, свидетельствующая о распространении процесса вдоль костномозгового канала, а также наличие грануляций, выпячивающихся из костномозгового канала кости, диктуют необходимость удаления эндопротеза.
Вовлечение бедренной кости в нагноительный процесс, проявляющееся обнажением ее надкостницы, краевой узурацией, также является плохим показателем в отношении возможности сохранения эндопротеза. Только при очень ограниченном характере такого краевого остеомиелита в области опила бедренной кости может быть проведена резекция ее участка без удаления эндопротеза.
Лечение гнойных послеоперационных артритов представляет собой исключительно трудную проблему. Особая сложность состоит в том, что трудно согласовать две основные задачи — борьбу с инфекцией, которая требует полного обездвиживания сустава, и восстановление функции сустава, для чего более важны более ранние движения в нем.
В начальном периоде развития инфекции в суставе при накоплении в нем жидкости (синовит) благоприятный результат могут дать пункции и введение в сустав антибиотиков или постоянное орошение сустава антисептиками либо антибиотиками. Обязательна иммобилизация конечности. При эмпиеме у больных с хорошим общим состоянием проводят артротомию. В тяжелых случаях, когда интоксикация нарастает, и инфекционный процесс в суставе прогрессирует, этого бывает недостаточно и показана вторичная артротомия с удалением костных отломков или вторичная резекция.
На тазобедренном, коленном и голеностопном суставах вторичную резекцию ввиду более тяжелого течения осложнений в суставах нижних конечностей производят чаще, чем на плечевом и локтевом суставах. На любом суставе, кроме тазобедренного, в случае эмпиемы, можно ограничиться артротомией или экономной резекцией, что же касается тазобедренного сустава, то резекция головки бедра является наиболее частым вмешательством.
При лечении последствий остеоартрита тазобедренного сустава, часто используют операцию Г. Д. Никитина, которой заключается во внедрении большого вертела или периферических остатков шейки бедренной кости в вертлужную впадину.
Лечение ПОО после удаления металлоконструкций. У больных с несросшимся переломом при отсутствии обострения и вялом течении гнойного процесса необходимо наложить гипсовую повязку с «окном» или применить чрескостный остеосинтез и добиться сращения перелома за счет периостальной мозоли.
При полном сращении производят полноценную хирургическую обработку очага остеомиелита. Образовавшуюся полость заполняют мышечным лоскутом на питающей ножке или осуществляют мышечно-костную пластику. Операция заканчивается иммобилизацией циркулярной гипсовой повязкой с «окном» или глубокими гипсовыми лонгетами.
Остеомиелит с распространенным поражением кости может развиться при неустойчивом остеосинтезе, когда некрозу подвергаются костные фрагменты почти на всем протяжении диафиза. При этом происходит распространение гнойного процесса за пределы зоны оперативного вмешательства или по всему костномозговому каналу сегмента конечности.
Если на месте перелома имеются подвергшиеся некрозу концы костных отломков и отсутствует периостальная костная мозоль, то необходимо произвести радикальную хирургическую обработку очага остеомиелита с удалением всех некротизированных тканей и инородных тел, образовавшуюся полость заполнить кровоснабжаемыми тканями и наложить циркулярную гипсовую повязку.
В отдельных случаях, при некрозе концов костных фрагментов на протяжении 1 -1,5 сми отсутствии параоссальных гнойных полостей, ликвидации остеомиелита и сращения перелома можно достичь путем одномоментной ограниченной поперечной резекции некротизированной кости и внедрения фрагментов друг в друга. Конечность иммобилизуют циркулярной гипсовой повязкой «с окном» или накладывают аппарат Илизарова.
При распространении гнойного процесса по костномозговому каналу производят хирургическую обработку очага остеомиелита на уровне зоны оперативного вмешательства (если имеются явные секвестры); костномозговой канал на всем протяжении не вскрывается, а после удаления из него стержня осуществляется протирание канала марлевой салфеткой, проточно-промывное дренирование канала раствором антибиотиков и поверхностно-активных веществ в течение 5-7 дней.
Остеомиелит в сочетании с ложными суставами и несросшимися переломами наиболее труден в лечении. Идеальным является одновременное лечение хронического остеомиелита и ликвидация сопутствующих ему анатомических и функциональных нарушений. Это прежде всего касается восстановления функции крупных суставов конечностей — тазобедренного, коленного, плечевого и локтевого.
При лечении тугих ложных суставов, осложненных остеомиелитом, без нарушения оси применяют фиксацию аппаратом Илизарова (на компрессию), иногда требуется костная аутопластика. При атрофических формах показана обширная костная аутопластика и остеосинтез по Илизарову, тоже при болтающихся ложных суставах, включая операцию Гана на голени.
При околосуставных ложных суставах главным образом нижнего конца плечевой и бедренной кости развивается контрактура ближайшего сустава. В ряде случаев, где ложный сустав выполняет функцию истинного (недействующего) сустава, и нет болей, — целесообразно не вмешиваться, так как реконструктивная операция «во что бы то ни стало» может закончиться полной неудачей.
Поскольку не менее 15% ложных суставов «содержат» гнойный (остеомие-литический) очаг, Никитин Г.Д. и соавт. (2000) предлагают следующую классификацию ложных суставов и их инфекционных осложнений.
Стерильные или «чистые» ложные суставы. Здесь инфекционное начало не проникало вглубь, опасения осложнений можно делать любые операции, включая сложное эндопротезирование.
Нестерильные или «условно» стерильные возникают после открытых пере-ломов. В тканях может присутствовать неопределимая гнойная инфекция.
Все ложные суставы со свищами, язвами, гранулемами называют «гнойныгнойными ложными суставами» по аналогии с «гнойными ранами». Поэтому при лечении остеомиелита почти всегда имеют дело с гнойными ложными суставами.
Тактика лечения несросшихся переломов и ложных суставов выбирается на основании выделения 2-ух групп: 1-группа — несросшиеся переломы и ложные суставы с торпидным гнойным воспалением и 2-группа несросшиеся переломы и ложные суставы с острым гнойным воспалением.
Лечение больных 1-группы возможно при одномоментном оперативном вмешательстве. Оно заключается в хирургической обработке зоны несросшегося перелома — удалении секвестров, грануляций, обильном промывании раны раствором антибактериальных препаратов и аутопластике трансплантатом из гребня подвздошной кости.
В некоторых случаях, при больших остеомиелитических полостях, рубцовом изменении кожи и даже небольших остеомиелитических язвах по передней поверхности голени, производят костно-мышечно-кожную пластику.
При отсутствии секвестров, больших гнойных полостей, гнойных затеков для лечения этой формы остеомиелита с успехом может применяться чрескостный остеосинтез внешними аппаратами. При наличии в зоне перелома значительных дефектов кожи, язв или грубых рубцов I этап оперативного лечения должен включать также восстановление кожного покрова — итальянская или индийская кожная пластика. II этап лечения, имеющий целью сращение фрагментов, производится через 6—8 месяцев и заключается в костной пластике или применении чрескостного остеосинтеза..
При удовлетворительном состоянии кожных покровов применяется вторичная хирургическая обработка гнойного очага, костные фрагменты фиксируют аппаратами до заживления раны. Образовавшиеся вторичные дефекты между костными фрагментам устраняют различными вариантами несвободной костной пластики: билокальный, полилокальный остеосинтез, обходное синостозирование, перемещение малоберцовой кости, маргинальная костная пластика.
Лечение больных 2-группы. Операция по поводу ложного сустава в этих случаях противопоказана; не следует стремиться сразу, ликвидировать остеомиелит. Первостепенная задача при этом купирование острой инфекции путем дренирования гнойного очага, интенсивной антибактериальной терапией и общеукрепляющими мероприятиями. И лишь после достижения перехода острого воспаления в торпидную фазу предпринимаются операции, необходимые для лечения несросшихся переломов и ложных суставов.
Заключение
Актуальность проблемы послеоперационного остеомиелита чрезвычайно высока, что связано с расширением показаний к оперативному лечению при закрытых переломах. Врачи разучились лечить простые переломы костей консервативными методами. Удельный вес послеоперационного остеомиелита в структуре всех форм заболевания постоянно растет.
Возникновение послеоперационного остеомиелита относится к явлениям хирургической ятрогении и требует в каждом конкретном случае специального разбора как осложнения или врачебной ошибки.
Нами были рассмотрены причины возникновения гнойных осложнений, приводящих к послеоперационному остеомиелиту, их диагностика, лечение и возможные пути профилактики. Кроме того, в лекции даны клиническая картина, методы диагностики и представлены современные возможности лечения послеоперационного остеомиелита.
Следует еще раз подчеркнуть, что в профилактике гнойных осложнений при операциях по поводу закрытых переломов и ортопедических заболеваний основная роль принадлежит качеству хирургического вмешательства, соблюдению принципов лечения травм и заболеваний. Факторами, приводящими к нагноению, наиболее часто являются: нарушение принципов дренирования раны, нагноение краев ее из-за нарушения микроциркуляции, чрезмерного натяжения, сдавления гипсовой повязкой, длительность оперативного вмешательства, нарушение правил асептики и антисептики.
В то же время своевременная коррекция всех нарушений гомеостаза, направленная антибактериальная терапия в показанных случаях под контролем антибиотикограмм, восстановление защитных сил организма имеют большое значение для предупреждения генерализации воспалительных процессов и снижают риск возникновения инфекционных осложнений более чем в 4 раза.