Переломы костей кисти
Скелет кисти включает 27 костей. Переломы костей возникают под действием внешнего насилия, превышающего прочность кости.
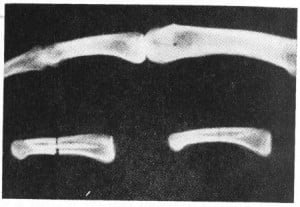
Следует иметь в виду, что кости кисти отличаются большой прочностью, особенно в диафизарной части. Если увеличить среднюю фалангу до размеров бедренной кости, то при сравнении можно увидеть, что ее корковый слой значительно толще, чем у бедренной. Запас прочности костей определяется функциональной нагрузкой.
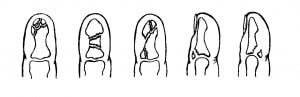
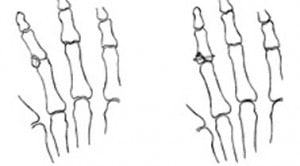
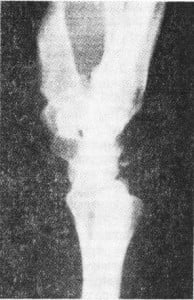
Рис.1 Виды переломов фаланг пальцев.
Известно более 50 видов переломов костей кисти и пальцев. Еще больше их сочетаний. Каждый перелом характеризуется своими особенностями, которые необходимо учитывать. Сочетание переломов с повреждениями мягкотканых структур усложняет выбор методов лечения. Самыми тяжелыми, безусловно, являются огнестрельные переломы. Они, как правило, сочетаются с нарушением целости сосудов, нервов и сухожилий. Такие повреждения представляют исключительную сложность для хирурга, поэтому лечением их должны заниматься врачи, прошедшие специальную подготовку по хирургии кисти.
Менее тяжелыми, но не менее сложными для лечения являются раздробленные переломы. Нарушение каркасности кисти или ее лучей оказывает неблагоприятное влияние на качество восстановления сухожилий. Основной задачей хирурга является восстановление длины и оси сломанной фаланги или пястной кости. Эта задача в большинстве наблюдений решается выполнением закрытой ручной репозиции и иммобилизации сегмента в функционально выгодном положении. Однако в ряде случаев удержать отломки в правильном положении не представляется возможным. Возникает необходимость прибегать к выполнению оперативных вмешательств с фиксацией отломков внешними либо погружными конструкциями.
Внешние фиксаторы являются наиболее распространенным способом фиксации переломов костей кисти и пальцев (до 70 %).
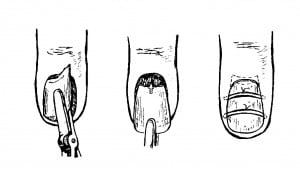
К ним относят гипсовые лонгеты, лонгеты из поливика, вспененного полиуретана, вакуумные и металлические шины. Они позволяют хирургу быстро и просто фиксировать отломки в правильном положении. Шины могут быть использованы в качестве транспортной (на несколько часов), лечебно-транспортной (несколько дней) и лечебной иммобилизации (на весь срок сращения костей) (рис. 2).
Рис.2 Схема репозиции и иммобилизации при переломе проксимальной фаланги.
Чаще для обездвиживания отломков костей кисти и пальцев используют спицы Киршнера диаметром1,2 мм. Материал — нержавеющая сталь, титан, нержавеющая сталь с напылением оксида титана. Проведение спиц не требует специального инструментария, кроме ручной или электрической мини дрели. Одним из самых ценных свойств спиц является возможность проводить их с учетом прохождения сухожилий, нервов и артериальных стволов, избегая нежелательного контакта со скользящими структурами. Спицы можно вводить параллельно, перпендикулярно и под углом, обеспечивая нужный вариант стабилизации отломков. Недостатков при применении спиц практически нет, если хирург строго соблюдает правила асептики.
Аппараты внешней фиксации разработаны с целью фиксации отломков без вмешательства на очаге повреждения. Модификации аппаратов позволяют фиксацию отломков сочетать с движениями в суставах. Различают одноплоскостные, двухплоскостные и шарнирно-дистракционные аппараты.
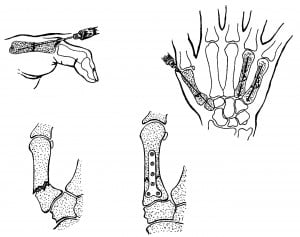
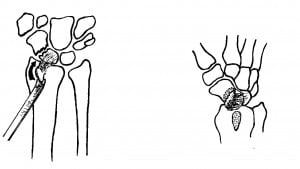
Погружные конструкции представляют собой мини-пластины различной формы и винты. Материал — нержавеющая сталь, титан или виталлит. Применение конструкций предполагает наличие специального инструментария. Погружные конструкции применяют для стабилизации оскольчатых переломов костей, для устранения ригидных деформаций под углом или по оси, а также при застарелых переломах с неустраненным смещением отломков. Основная область применения — пястные кости, реже — основные фаланги пальцев.
Рис.3 Схема накостного остеосинтеза пястной кости пластиной.
Рис.4 Схемы остеосинтеза I пястной кости спицей и пластиной.
Недостатками погружных конструкций являются:
1. Необходимость выполнения повторной операции для их удаления.
2. Ограниченность применения их на отдельных костях кисти.
3. Возможность повреждения скользящих структур кисти и пальцев, артериальных стволов и нервов.
4. Относительно высокая стоимость.
5. Необходимость специализации хирурга по технологии применения погружных конструкций.
2. ПЕРЕЛОМЫ НОГТЕВЫХ ФАЛАНГ
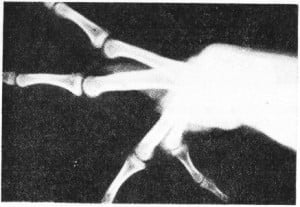
Рис.5 Варианты переломов ногтевой фаланги
Механизм травмы чаще всего прямой — ушиб, сдавление, размозжение. Клинические симптомы закрытого перелома ногтевой фаланги, несложны — боль, отек, подногтевая гематома. Рентгенологически уточняют характер перелома: отрыв бугристости, перелом тела ногтевой фаланги, продольный перелом ногтевой фаланги, разрушение фаланги (встречается при распиливании тела фаланги пилой).
Лечение. Иммобилизация гипсовой повязкой в положении умеренного сгибания пальца на срок до 3 недель. За этот период времени истинного сращения отломков не наступает, но исчезает болевой синдром, патологическая подвижность отломков, вследствие образования рубцовой ткани. Восстановление костной структуры происходит в течение 3-3,5 месяцев. При наличии открытого перелома, даже с размозжением мягких тканей, следует ограничиться обезболиванием, туалетом раны (лучше мыть в мыльном растворе) и остановкой кровотечения. Практика показывает, что через 2-3 дня в тканях улучшится кровоток, что позволит достигнуть последующего заживления.
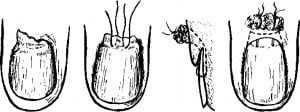
Отношение к ногтевой пластинке должно быть бережным. Даже отслоенную пластинку следует уложить на место и фиксировать 1-2 швами к мягким тканям (рис. 6).
Рис.6 Методы рефиксации ногтевой пластинки
3. ПЕРЕЛОМЫ СРЕДНИХ ФАЛАНГ ПАЛЬЦЕВ.
Механизм травмы, как правило, прямой. Типичное смещение отломков, а именно, с углом, открытым в тыльную сторону определяет тяга ножек поверхностного сгибателя. В некоторых случаях смещение отломков отличается от типичного. Рентгеновское исследование выполняют до и после репозиции отломков.
Лечение: закрытая репозиция — тяга за палец с одновременным надавливанием на костные выступы. Для удержания отломков пальцу придают положение умеренного сгибания в суставах. Иммобилизация: алюминиевая шина, гипсовые лангеты или циркулярная гипсовая повязка. Иногда допустимо фиксировать сломанный палец к здоровому с помощью липкого пластыря (догоспитальная помощь).
Неудержимые переломы фиксируют проведением одной или двух спиц. Первые признаки сращения наступают через 3-4 недели. Рубцы обездвиживают отломки, при этом исчезает боль. Окрепшая костная мозоль формируется через 2 — 2,5 месяца. Ограничение движений в суставах пальца может продолжаться до 6 — 8 мес.
4. ПЕРЕЛОМЫ ОСНОВНЫХ ФАЛАНГ ПАЛЬЦЕВ.
Механизм травмы чаще прямой. Смещение отломков определяет направление тяги червеобразных и межкостных мышц, которые стремятся сблизить отломки, поэтому типичное смещение — под углом, открытым в тыльную сторону. Основные фаланги на ? своей окружности заключены в тесный футляр, образованный сухожилиями. Лечение зачастую сопровождается ограничением движений вследствие рубцового спаяния сухожилий с костной мозолью. Смещение отломков в ладонную сторону возможно в редких случаях.
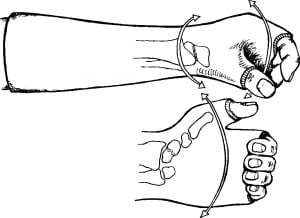
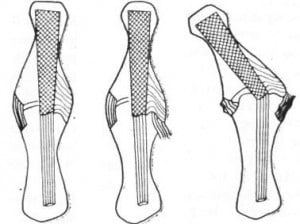
Лечение. Закрытую репозицию выполняют тракционным способом (рис. 7). При этом иногда приходится прикладывать значительные усилия, чтобы растянуть отломки и сопоставить их в правильном положении. Известно, что отклонение оси пальца на 50 ведет к перекресту пальцев при их сгибании. Поэтому важным элементом репозиции является устранение ротационных и осевых смещений. Лучшим способом удержания отломков является проведение 2-х взаимно перекрещивающихся спиц через линию перелома с помощью низковольтной малооборотной дрели. Спицы удаляются через 3–4 недели, дальнейшую иммобилизацию осуществляют гипсовой повязкой без фиксации ногтевой фаланги. Это необходимо для профилактики сращения сухожилий с окружающими тканями и костной мозолью.
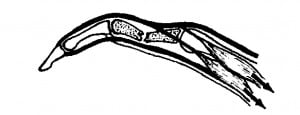
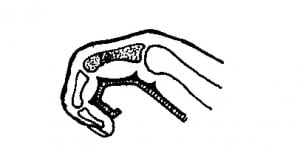 Рис.7 Схема смещения отломков и принцип иммобилизации перелома основной фаланги.
Рис.7 Схема смещения отломков и принцип иммобилизации перелома основной фаланги.
5. ПЕРЕЛОМЫ ПЯСТНЫХ КОСТЕЙ.
Механизм травмы чаще всего прямой. Нередко наблюдается повреждение покровных тканей. Угол, образованный отломками, обычно открыт в ладонную сторону (следствие тяги мышц). Сложных видов смещения не бывает, т.к. кости кисти многократно соединены между связками, межсухожильными растяжениями, сращениями капсулы соседних суставов и т.д. Диагностика не сложна, репозиция достигается надавливанием большого пальца хирурга на выступающие отломки. Для удержания отломков применяют гипсовую повязку, спицы, титановые пластины и винты. Спицы вводят продольно, поперечно, под углом, интрамедуллярно. Не следует вводить спицы параоссально, т.к. при этом возможно вторичное смещение отломков. Напротив, прочная фиксация отломков спицами позволяет рано начать движения пальцев. Срок иммобилизации, в среднем, 4 нед. (рис. 8).
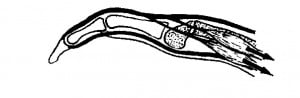
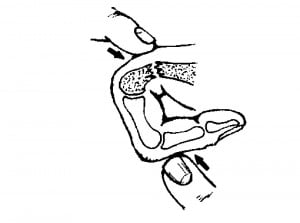 Рис.8 Схема смещения отломков, принципы репозиции и иммобилизации при переломах пястной кости.
Рис.8 Схема смещения отломков, принципы репозиции и иммобилизации при переломах пястной кости.
6. ВНУТРИСУСТАВНЫЕ ПЕРЕЛОМЫ
Характер этих переломов определяется наличием отломка, покрытого хрящом, и наличием суставной полости. Такие отломки труднее реваскуляризуются, а синовиальная оболочка реагирует на них повышенным выпотом в полость сустава. Все это приводит к ограничению движений и стойкой тугоподвижности. Основной вид лечения околосуставных переломов — бескровное вправление, тогда как при внутрисуставных переломах чаще всего производят открытую репозицию.
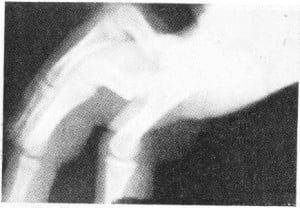
Механизм травмы: прямой удар, взрывные переломы, удар кулаком о твердое препятствие, повреждающее усилие на изгиб в лучевую или локтевую сторону. Чаще наблюдают внутрисуставные переломы головки V пястной кости, реже — II, III пястных костей. Откалывание одной из двух суставных фасеток — также часто встречающийся вид переломов (рис. 9).
Рис. 9 Схема внутрисуставных переломов фаланг.
Переломы головки.
а). Околосуставные. Типичным примером такого повреждения является перелом головки V пястной кости. Подобен этому и механизм перелома фаланг. Смещение дистального отломка зависит от направления удара, вызвавшего перелом, причем в таких случаях чаще всего наблюдается дорсальное смещение головки. Вправление трудное и отломки легко смещаются. Поэтому в случаях, когда угол свыше 20°, необходимо проводить открытое вправление отломков.
К месту перелома проникают тыльно-боковым доступом. Обычно достаточно фиксировать отломки косо проведенной, тонкой спицей. Сустав в положении сгибания в 30—40° иммобилизуют на волярной шине на 15—20 дней. При большем сгибании существует опасность стойких флексионных контрактур.
б). Внутрисуставные. Наиболее часты переломы мыщелков. Они возникают под действием прямого удара. Переломанный мыщелок соскальзывает в проксимальном направлении и поворачивается вокруг своей поперечной оси. Точное вправление со сглаживанием суставного порога обычно осуществляется при обнажении мыщелка. Затем мыщелок фиксируют введенной в поперечном направлении спицей. Палец иммобилизуют в положении легкой флексии, пока не спадет отек, а затем прикрепляют к соседнему пальцу полосками липкого пластыря на шине сроком на 3 недели. Раздробленные переломы головки фаланг лечат назначением ранних движений или производя первичный артродез в функциональном положении.
Переломы с двумя или тремя отломками можно вправлять открыто и фиксировать тонкими спицами.
Переломы основания.
а). Околосуставные. Типичные вклинившиеся переломы проксимальной и средней фаланги сходны по механизму и характеру с переломами основания I пястной кости. Отломки располагаются под углом, открытым в сторону. Вправление таких переломов сравнительно нетрудно. Так как перелом устойчив, иммобилизация должна быть краткой. Палец фиксируют к соседнему пальцу на 2—3 недели,
б). Внутрисуставные — отламывание края основания. Таковы наиболее частые внутрисуставные переломы фаланг. К ним относится также и отрыв разгибателя вместе с отломком от основания конечной фаланги. Это результат непрямого удара — внезапного действия силы, направленной в перпендикулярном направлении к оси фаланги. Кусочек кости отрывается вместе с частью капсулы при волярных повреждениях, или со связками — при боковых (рис. 10), и тогда развивается патологическая боковая подвижность фаланги. Лечение длится 15-20 дней. Сустав в положении сгибания в 30—40° иммобилизуют на гипсовой шине на 15 — 20 дней.
Рис. 10. Неполный отрыв боковой связки с отламыванием края фаланги. Необходима иммобилизация на 3 недели.
Если палец не обездвижить, появятся длительный отек и боль в суставе, которые трудно излечиваются.
Когда иммобилизация не проводится своевременно, боли и отек -могут длиться месяцами и движения надолго ограничиваются. Удаление отломков, размерами более 1/5 ширины суставной поверхности, приводит к выраженной боковой неустойчивости сустава. При запущенных случаях удаление небольших отломков на уровне суставной щели может способствовать прекращению болей и отек.
Репозиция отломков в этих случаях часто сопровождается смещением от-ломков в гипсовой повязке. Поэтому после репозиции предпочтение должно отдаваться фиксации тонкими спицами. Смещение фасеток может потребовать сложного оперативного вмешательства. Удаление одной из суставных фасеток фаланги приводит к боковой нестабильности сустава, поэтому отношение к удалению таких фрагментов должно быть очень осторожным. По возможности они должны быть сохранены. Продолжительность иммобилизации 4-6 недель. Сокращение сроков обездвиживания может привести к выраженному болевому синдрому.
7. ОТДЕЛЬНЫЕ ВИДЫ ПЕРЕЛОМОВ
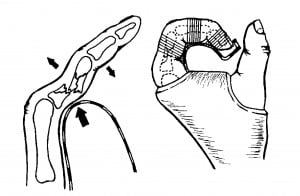
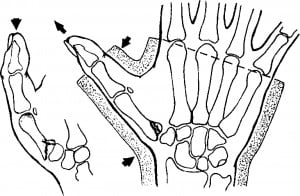
Перелом основания 1 пальца и перелом Беннета.
Оба перелома возникают в результате действия силы по оси 1 пальца. При этом возникает либо поперечный перелом основания I пястной кости со смещением дистального отломка, либо откалывание части суставной поверхности. Неотколовшаяся часть смещается за пределы суставной поверхности многоугольной кости. Поэтому данный вид внутрисуставного перелома следует более точно называть как «перелом0вывих Беннета». В обоих случаях диагноз устанавливают после выполнения рентгенографии.
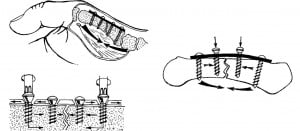
Рис.11 Механизм образования и принципы иммобилизации при переломе Беннета.
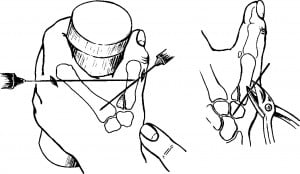
Рис.12 Схема фиксации перелома Беннета спицами.
Лечение направлено на точное сопоставление отломков и восстановление правильных соотношений суставных поверхностей. Репозицию выполняют вытяжением по длине с отведением пальца. Для удержания отломков при внутрисуставных переломах целесообразно проведение спицы Киршнера через седловидный сустав под контролем электронно-оптического преобразователя. Дополнительную иммобилизацию осуществляют гипсовой повязкой. Спицу удаляют через 4 нед. Гипсовую повязку снимают через 6-8 нед. (рис. 11, 12).
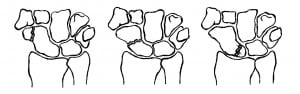
8. ПЕРЕЛОМЫ КОСТЕЙ ЗАПЯСТЬЯ.
Кости лучезапястного сустава подвергаются различного рода деформациям и нагрузкам даже в условиях повседневной деятельности человека.
Проксимальный ряд запястных костей имеет значительную свободу движений и играет роль шарикоподшипника между предплечьем и кистью. Дистальный ряд костей принадлежит функционально к статическим пястным костям и связан с ними полуподвижными суставами. Проксимальный запястный ряд повреждается гораздо чаще дистального. Чаще всего повреждается наиболее подвижная кость ладьевидная.
Переломы ладьевидной кости.
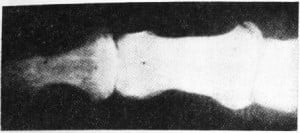
Они составляют до 50 % всех переломов костей запястья. Основной меха-низм перелома — падение с упором на ладонную поверхность кисти. При этом шиловидный отросток раскалывает ладьевидную кисть. Клинически перелом проявляется болью при осевой нагрузке на 1-2 пальцы, надавливании на область анатомической табакерки, при тыльном сгибании кисти.
Рис.13 Виды переломов ладьевидной кости.
Диагноз уточняют с помощью рентгенографии обязательно в трех проекциях — прямой , боковой и три четверти. При наличии клинической картины и нечеткой рентгенологической целесообразно повторить исследование через 10-20 дней. К этому времени происходит резорбция костной ткани в зоне перелома, и линия перелома становится различимой (рис. 13).
Лечение. Репозиция отломков не требуется. Поскольку кровоснабжение ладьевидной кости осуществляется только через бугорок, то дистальный отломок при переломах нередко подвергается асептическому некрозу. Чаще при отсутствии лечения формируется ложный сустав ладьевидной кости. Существуют консервативные и оперативные методы лечения переломов и ложных суставов ладьевидной кости. При только что полученных переломах накладывают гипсовую повязку от головок пястных костей до средней трети предплечья на срок до 3-4 мес. В свежих случаях у лиц молодого возраста за этот срок можно достичь сращения отломков. При этом первый палец выводят в положение максимального отведения, а кисти придают положение лучевой девиации и тыльного сгибания. Ногтевую фалангу первого пальца оставляют свободной для движения (профилактика рубцовых сращений сухожилий) (рис. 14).
Рис. 14 Иммобилизация при переломах ладьевидной кости.
При формировании ложного сустава рассматривают следующие варианты лечения:
- артродез проксимального ряда костей запястья;
- удаление некротизировавшегося фрагмента ладьевидной кости;
- удаление шиловидного отростка лучевой кости;
- наложение компрессионно-дистракционного аппарата в режиме дистракции с целью растяжения капсулы лучезапястного сустава и костей запястья;
- остеосинтез отломков винтом;
- остеосинтез костным штифтом;
- имплантация кровоснабжаемого костного фрагмента в зону ложного сустава или в специальный подготовленный канал в отломках;
- эндопротезирование ладьевидной кости протезом из пластмассы.
Оптимальные результаты лечения были получены при применении ком-прессирующего винта, внешнего дистракционного остеосинтеза, а также при имплантации кровоснабжаемого участка костной ткани в зону ложного сустава ладьевидной кости
9. ТЕХНИКА МИКРОХИРУРГИЧЕСКОЙ ИМПЛАНТАЦИИ КРОВОСНАБЖАЕМОГО ФРАГМЕНТА КОСТИ В МЕЖОТЛОМКОВОЕ ПРОСТРАНСТВО ЛОЖНОГО СУСТАВА ЛАДЬЕВИДНОЙ КОСТИ.
Рис. 15 Схема операции при ложном суставе ладьевидной кости.
Тыльным доступом обнажают отломки. Острой ложечкой удаляют рубцовые ткани из зоны ложного сустава. После этого острым изогнутым долотом, установленном в дистальном направлении, срубают бугорок Листера вместе с покрывающими его мягкими тканями. Костный фрагмент переворачивают его на 180о и вклинивают между отломками ладьевидной кости; при этом мягкотканный мостик, соединяющийся с метаэпифизом лучевой кости остается неповрежденным. Относительным недостатком методики является короткая мягкотканная ножка, однако, при небольшом тыльном сгибании кисти кровоснабжение остается достаточным. Помещенный в межотломковую зону или в специальный канал кровоснабжаемый костный фрагмент является стимулятором остеорепарации. Необходимыми условиями для оперативного лечения являются: отсутствие признаков артроза сустава; Сохранение формы, структуры и жизнеспособности отломков; согласие больного на длительный срок иммобилизации; контрольные рентгенограммы в послеоперационном периоде выполняются через каждые 1,5-2 мес. до появления достоверных признаков сращения.
Перелом гороховидной кости (os pisiforme).
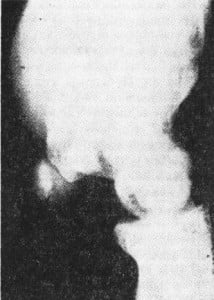
Гороховидная кость обычно повреждается при прямом ударе. Клиническая картина характеризуется отеком и болью в области гипотенара. Жалобы возрастают при активном сгибании m. flexor carpi ulnaris или пассивной гиперэкстензии лучезапястного сустава. Резкая боль возникает при надавливании на гороховидную кость. Она хорошо видна на боковом рентгеновском снимке при дорсифлексии кисти и супинации (рис. 17). Смещения чаще всего не бывает, или оно незначительное. Лучезапястный сустав иммобилизуют на месяц в положении слегка выраженной дорсифлексии.
Рис.16. Перелом гороховидной кости хорошо виден на боковом рентгеновском снимке при дорсифлексии и супинации в 135°.
Отломок, который виден непосредственно над дорсальным рогом полулунной кости, оторван от дорсального кортикального слоя трехгранной кости. В данном случае перелом комбинирован с дорсальным вывихом дистального лучелоктевого сустава.
Перелом крючковидной кости (os hamatum)
Такие повреждения встречаются очень редко, однако заслуживают внимания ввиду того, что кость близко расположена от глубокой двигательной ветви локтевого нерва. Последний проходит под крючковидным отростком кости.
Иногда при опросе больного с дистальным повреждением локтевого нерва устанавливают, что он падал на ладонь кисти. В таких случаях нужно подозревать перелом крючковидного отростка крючковидной кости и сдавление нерва. На боковом рентгеновском снимке крючковидный отросток виден наиболее отчетливо. Лечение этого вида перелома оперативное. Отломок кости удаляют и освобождают придавленный нерв.
Перелом трехгранной кости (os triquetrurn)
При переломе трехгранной кости повреждается тело или только тыльная часть кости. Последний вид повреждения наблюдается чаще всего и состоит в отрыве связки с кусочком дорсальной части кортекса.
Согласно Боннину (Bonnin) такой перелом возникает в результате падения на согнутую и отведенную в лучевую сторону кисть. Вейвалка (Vejvalka) и Хорак (Horak) считают, что перелом трехгранной кости возникает косвенным путем при ударе ее крючковидной костью. Дорсальный отломок хорошо виден на боковом рентгеновском снимке. Он располагается непосредственно над дорсальным рогом полулунной кости (рис. 17).
Рис.17. Самый частый перелом трехгранной кости.
Переломы тела трехгранной кости обычно стабильный смещения отломков незначительны.
В обоих случаях повреждений руку иммобилизуют на 10 — 15 дней в функциональном положении лучезапястного сустава.
Перелом большой и малой многоугольных костей и головчатой кости
Эти виды повреждений встречаются очень редко. Лечение перелома малой многоугольной и головчатой костей не требует особого вмешательства, так как отломки мало смещаются. Руку иммобилизуют на месяц в функциональном положении кисти, причем при переломе большой многоугольной кости гипсовая повязка должна охватить и большой палец. Переломы седловидной части большой многоугольной кости нужно идеально вправлять. Когда этого нельзя достичь бескровным путем, немедленно следует произвести открытое вправление и фиксацию 1 — 2 тонкими спицами. При неточном сопоставлении возникает болезненный деформирующий артрит. При стойких изменениях запястно-пястного сустава большого пальца с сильными жалобами производят артродез или удаляют большую многоугольную кость.
10. ПЛОХО СРОСШИЕСЯ ПЕРЕЛОМЫ ТРУБЧАТЫХ КОСТЕЙ
Такие повреждения являются не столько выражением бессилия хирурга справиться со свежим повреждением, сколько недооцениванием тяжелых последствий, которые влекут за собой плохо сросшиеся переломы кисти. Пострадавшие пальцы находятся в состоянии контрактуры. Движения их ограничены. Трудоспособность кисти нарушена не только функциональным изолированием этих пальцев, но и тем, что пострадавшие пальцы мешают здоровым (рис. 18).
Рис. 18. Минимальная патологическая ротация или боковое искривление отломков при переломе трубчатых костей приводит к скрещиванию пальцев.
Рис. 19.а — плохо сросшийся перелом основных фаланг III и IV пальцев с углом открытым в дорсальную сторону; проведена корригирующая остеотомия и отломки фиксированы гомотрансплантатом.
Рис. 19.б — через 3 года после операции; восстановлен полный объем движений пальцев.
Чаще всего наблюдается деформация под углом в сагиттальной плоскости. При повреждении фаланг — искривление обычно открыто в дорсальную сторону, а при повреждении пястных костей — в волярном направлении. Такая деформация отражается функционально в основном на поврежденном суставе.
Особенно неприятны боковые искривления, как и сращение отломков в положении ротационного смещения. Небольшие размеры этих деформаций, как, например, боковое искривление 5—10° и патологическая ротация на несколько градусов, меняют плоскость движения пальца. При сгибании он скрещивается с соседними пальцами и тем самым нарушает их нормальную функцию. Боковые и ротационные деформации нуждаются в немедленном исправлении.
Лечение плохо сросшихся трубчатых костей оперативное. Обычно проводят исправляющую остеотомию. При фиксации отломков спицами Киршнера очень часто наблюдается медленное сращение, особенно при остеотомии в средней трети кости. Поэтому лучше производить остеосинтез трансплантатом ауто- или гомотрансплантатом (рис. 19 а, б). Трансплантат вводят в желоб на боковой стороне отломков.
Необходимо учитывать нормальное дуговидное искривление трубчатых костей и оформлять желоба при волярном угле отломков в 15—20° (рис. 20).
Рис. 20. Наверху нормальное дуговидное искривление трубчатых костей кисти с выпуклостью к ладонной стороне.
Рис. 21. Механизм разрыва ульнарной коллатеральной связки пястно-фалангового сустава большого пальца (по Stener).
После введения трансплантата в медуллярный канал оба отломка образуют открытый в дорсальную сторону угол ; вправление бывает точным, когда восстановлено физиологическое ладонное изгибание основной фаланги.
В противном случае репозиция не будет точной, как это имеет место при фиксации отломков прямым трансплантатом, введенным в медуллярный канал кости. Очень часто приходится производить дополнительный синтез II и V пястных костей спицами Киршнера, несмотря на то, что вклиненный трансплантат и пришитая сверху надкостница хорошо удерживают отломки. Гипсовую шину снимают на 10-ый день и палец на 2 недели прикрепляют на шине к соседнему пальцу. Результаты операции в большой степени зависят от состояния мягких тканей и прежде всего сухожилий. Введение трансплантата из паратенона между костью и сухожилиями сгибателей может улучшить функциональный результат.