Ошибки и осложнения в хирургическом лечении огнестрельных ранений и других тяжелых повреждений кисти
Возрастание доли огнестрельных и других тяжелых ранений кисти — суровая реальность не только локальных военных конфликтов, именуемых «горячими точками», но и нашей «обычной» жизни. Современное «травматическое» оружие (официальное название — гражданское оружие нелетального действия) способно нанести тяжелые повреждения, а в некоторых случаях оказать именно летальное действие. Кисть от такого оружия страдает довольно часто. Известно так называемое «защитное» ранение кисти, когда человек невольно вскидывает руку, пытаясь защититься от направленного на него оружия.
К сожалению, приходится констатировать, что организация и практическое осуществление специализированной хирургической помощи раненым в кисть — сложная проблема, для решения которой в отдельных случаях предпринимаются недостаточно продуманные, необоснованные или вовсе ошибочные действия.
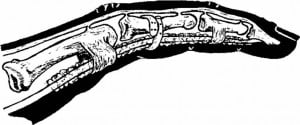
Это тем более важно и сложно потому, что кисть сегмент сложный в анатомическом отношении, как для диагностики, так и для лечения. Анатомия кисти — это 29 костей, 19 суставов, 39 мышц, 19 из которых расположены непосредственно на кисти, 9 сухожилий сгибателей, 11 сухожилий разгибателей, из которых 7 основных и 4 вспомогательных.
При анализе организации и содержания медицинской помощи пострадавшим с ранениями кисти приходится признать, что большинство ошибок связано не столько с недостаточной организацией или недостаточным материально-техническом обеспечением, сколько с низкой квалификацией врачебного персонала. По большей части это лечебно-тактические ошибки и ошибки послеоперационного ведения.
Так, полное отсутствие первичной хирургической обработки (ПХО) встречается сравнительно редко, примерно в 1/10 случаев, а вот недостаточный объем ПХО, необоснованное сокращение или, наоборот, расширение её объема отмечается почти во всех случаях.
Порочной практикой является также совершенно неоправданный радикализм — ампутации, формирование культей, экзартикуляции и т.п. Тем самым нарушается принцип сберегательного лечения, сформулированный еще Н.И. Пироговым.
Необходимо отметить, что ошибки следует рассматривать не изолированно, а в тесной увязке со всеми другими действиями, обстоятельствами и последствиями. Так, например, неполный или неверный диагноз порождает неверные лечебные назначения или, что еще хуже, отказ от операции и, как следствие, ухудшение результатов лечения.
Частные случаи.
В предлагаемом материале коротко изложено существо и происхождение тех или иных ошибок, допускаемых хирургами и травматологами при оказании квалифицированной и специализированной помощи.
Конечно, ошибки допускаются неумышленно. Но они происходят. Почему? Ведь порой в ошибке нельзя усмотреть даже незнание врачом той или иной патологии. Реальность такова, что требуется опыт и умение действовать быстро и правильно. Не у всех это умение приходит сразу.
Диагностические и лечебно-тактические, организационные и послеоперационные ошибки представлены в данном материале. Кроме того, имеют место ошибки реабилитационного периода, а также осложнения раннего и позднего периодов лечения и, наконец, спорные случаи, решения по которым принимаются порой диаметрально противоположные.
Итак, отдельные группы ошибок и просчетов.
Диагностические.
1. Диагностические на догоспитальном этапе (например, скорая помощь) заключаются в том, что пострадавшие доставляются в такое медицинское учреждение, где не может быть оказана надлежащая квалифицированная помощь.
2. Неправильная или неполная диагностика, как уже говорилось, вследствие неопытности её проводящего.
3. К ошибкам планируемого оперативного вмешательства относятся:
• планирование оперативного вмешательства в том лечебном учреждении, где нет надлежащих условий;
• нерадикальность или излишняя радикальность планируемого оперативного вмешательства;
• при множественных и сочетанных ранениях — неправильный выбор очередности оперативного вмешательства.
4. Недооценка тяжести ранения конечности также ведет к ошибкам при планировании оперативных вмешательств.
Лечебно-тактические.
Наиболее обширной группой ошибок являются лечебно-тактические ошибки.
Для удобства их рассмотрения эти ошибки сгруппированы. Так, ошибки при операциях на костях:
1. Наиболее частой ошибкой является остеосинтез костей пальцев и кисти в положении неустраненного ротационного смещения отломков. Это приводит к «наползанию» дефектно сросшегося пальца на соседние, что ухудшает функцию кисти. Второй по частоте ошибкой является формирование культей пальцев при открытых переломах с повреждением одного сосудисто-нервного пучка. В этих случаях всегда есть возможность сохранения луча.
2. К неоправданным относятся и удаления суставных поверхностей фаланг пальцев и пястных костей. Даже свободные отломки следует фиксировать тонкими спицами из стальной проволоки для того, чтобы в последующем не сформировались девиации пальца в сторону дефекта с уже известным пороком в виде «наползания».
3. Первичный артродез пястно-фаланговых и межфаланговых суставов при утрате одной из фасеток суставных поверхностей фаланг пальцев позволяет получить быстрый, но не лучший результат. Целесообразен более долгий, но оправданный путь одномоментной скользящей костной пластики.
4. Сдавление нервов и всего сосудисто-нервного пучка возможно при небрежном или торопливом остеосинтезе. Сама по себе ошибка исправима, но врач часто не обращает внимания на жалобы пострадавшего — онемение части пальца, симптом Тинеля и т.п.
5. При фиксации отломков фаланг спицами нередко происходит травма сухожилия разгибателя в виде его «пришпиливания» к отломку. Опасен не факт, а возможность образования непреодолимого количества рубцов, ведущая к утрате функции.
6. Следующая группа лечебно-тактических ошибок связана с патологией нервных стволов. Требуется немалый опыт и хорошее знание вариантной анатомии нервов, чтобы не совершить ошибку при первичной хирургической обработке или плановой операции. Так, при свежих ранениях и травмах нередко возникают ситуации, когда кровотечение ухудшает обзор, ассистенты отсутствуют, но хирург, тем не менее, даже не имея средств оптического увеличения, выполняет шов нерва или сухожилия. При этом, как и следует ожидать, возникают ошибки, как то:
• сшивание сухожилия с магистральным нервом;
• сшивание поврежденного нерва с параллельно идущим нервом;
• чуть ли не общей ошибкой является иссечение собственных и общих пальцевых нервов при ладонной апоневрэктомии, причем не в единичном количестве. Понятно, что анатомия бывает резко изменена и разобраться бывает сложно, но ошибка от этого не престает быть ошибкой;
• пересечение моторной ветви локтевого нерва, идущей к противопоставляющей первый палец мышце — это случаи, происходящие исключительно при незнании топографии этой ветви и её важности. В противном случае просто невозможно понять, как это может произойти при рассечении карпальной связки запястья;
• к разряду редких, но, все же, имеющих место ошибок можно отнести случаи, когда локтевой нерв сшивается со срединным, а соответствующие другие концы с сухожилиями нижней трети предплечья.
Ошибки организационные.
К ним относятся:
а) ошибки в расстановке кадров;
б) отсутствие должного оснащения хирургических бригад;
в) неподготовленность хирургических бригад к выполнению экстренных оперативных вмешательств;
г) выполнение оперативных вмешательств по нерациональным методикам.
Группа ошибок, связанных с сухожилиями кисти, предплечья и пальцев.
«Пожалуй, ни в одном разделе хирургии не встречается столько разочарований неудовлетворительными функциональными результатами, как в хирургии сухожилий сгибателей пальцев кисти». А.М. Волкова, 1991.
Не касаясь случаев сшивания сухожилий с нервами, о чем уже было сказано, внимания заслуживают возможные и имевшие место варианты повреждения сухожилий:
1. сшивание сухожилий с укорочением, что приводит к формированию сгибательной контрактуры кисти или пальцев и требует повторной реконструкции кинематической цепи;
2. пересечение поддерживающих и кольцевидных связок сухожилий сгибателей пальцев без последующего их восстановления. Не подлежит осуждению прием рассечения поддерживающих или кольцевидных связок для восстановления сухожилий сгибателей или разгибателей. Но после того, как сухожилие восстановлено, должен быть восстановлен и поддерживающий аппарат. Иначе появляется симптом «паруса» и относительная недостаточность сухожилия;
3. образование грубых сборок на концах сшитых сухожилий ведет к такому же грубому рубцеванию и потере функции сгибания в последующем. Иногда это даже не грубые сборки, а просто неточно адаптированные концы сухожилия. Этого бывает достаточно для неуспеха всей операции.
Ошибки, связанные с патологией сосудов.
Они встречаются не так часто, как ошибки при выполнении оперативных вмешательств на сухожилиях, но и плата за них значительно выше.
Так, повреждение общих и собственных пальцевых артерий приводит к потере пальца или всего луча, что само по себе неприемлемо ни при ранениях с последующей первичной хирургической обработкой, ни тем более при плановых оперативных вмешательствах.
Не лучшим вариантом оказания помощи является перевязка сосудисто-нервных пучков с гемостатической целью. Притом, как легко понять, основной ущерб наносится магистральному нерву.
Пересечение артериальных дуг не является катастрофой в тех случаях, когда эти дуги неоднократно анастомозируют друг с другом. И только в случаях преобладания одного источника питания (лучевая либо локтевая артерии) могут возникнуть проблемы с кровоснабжением части кисти или отдельных пальцев.
Ошибки при закрытии обширных дефектов покровных тканей.
Покровные ткани кисти и пальцев — особые ткани с особой функцией. Только на поверхности стоп имеются подобные покровы. Возникновение дефектов на кисти или стопе всегда порождает проблему — проблему закрытия. Это непростая задача, так как простых решений здесь просто не может быть. Таких, как:
- кожная пластика дефектов ладонной поверхности расщепленным дерматомным трансплантатом;
- кожная пластика расщепленным дерматомным трансплантатом дефектов кожных покровов над суставами;
- кожная пластика при нахождении пальцев в порочном положении, например, фиксированное в положении сгибания пальцев или кисти;
- лоскуты предплечья признаны наиболее оптимальными для травм нижней трети предплечья, кисти и пальцев, в том числе гемиампутаций кисти;
- кожная пластика на кисти нерационально выбранными полнослойными лоскутами;
Ошибки послеоперационного периода.
Характеризуются проявлением соответствующих нарушений сразу или в ближайшее время после оперативного вмешательства.
Наиболее опасными являются сосудистые нарушения, так как могут привести к осложнениям, влекущим за собой ампутацию.
К таким последствиям можно отнести:
- сдавления конечности тугой повязкой или вследствие развития отека;
- отсутствие надлежащего врачебного и лабораторного контроля за больным после сшивания сосудов;
- отказ от мониторинга показателей свертывающей системы крови у пострадавших с хирургической патологией сосудов;
- ротационные смещения фаланг после осевого остеосинтеза одной спицей;
- угловое смещение фаланг пальцев при нерациональном обездвиживании;
- ранние отрывы сухожилий при несанкционированных движениях в послеоперационном периоде; к этой же группе могут быть отнесены перфорации спицами крупных сосудов, нераспознанные в ходе оперативного вмешательства.
Ошибки и недостатки при ведении пострадавших в реабилитационном периоде.
До сих пор в сознании врачей не удается искоренить ошибочное представление о приоритетности оперативного вмешательства среди всех остальных методов лечения. Особенно порочна эта практика при лечении ранений кисти с повреждениями сухожилий. В лечении данной категории раненых оперативное вмешательство не завершает, а инициирует процесс восстановления активной функции кисти. Физические методы лечения, лечебная физкультура и разработка движений, в конечном итоге, определяет успех восстановительного лечения, восстановления функциональных возможностей кисти и пальцев.
Вместе с тем, вряд ли найдется в каком-либо лечебном учреждении весь набор аппаратов и приспособлений, используемых при разработке движений пальцев и кисти. Здесь есть над чем подумать администраторам больниц, госпиталей и других лечебных учреждений. Ведь ФТЛ и ЛФК, по сути, являются ведущими методами восстановления функции кисти после огнестрельных ранений и других тяжелых повреждений, а внимания им уделяется недостаточно.
Осложнения.
Когда речь заходит об осложнениях при лечении такого сложного в анатомическом и функциональном отношении органа, как кисть, нельзя всю ответственность за исходы возлагать на врача и медицинский персонал. В определенной части осложнений повинны сами пациенты, сознательно или неосознанно наносящие себе вред в процессе лечения и реабилитации.
В качестве примера можно привести досрочное снятие больными гипсовых повязок при переломах, невыполнение рекомендаций по восстановлению подвижности сухожилий, отрывы сухожильных трансплантатов при пластике на кисти, предплечье, плече, а также многие другие. Безусловно, в некоторой степени, играет роль недостаточный инструктаж больного лечащим врачом, недонесение до него важности того или иного действия. Но и среди больных есть определенная часть людей с собственной, зачастую оригинальной, точкой зрения на лечение или с низким уровнем интеллекта. Это и приводит к осложнениям.
Среди осложнений раннего послеоперационного периода можно выделить:
• тромбоз артериальных и венозных анастомозов;
• некроз пересаженных лоскутов (островковых или осевых, полный либо частичный);
• парезы магистральных нервов после вмешательств на околоневральных структурах;
• местные и общие аллергические реакции на введение лекарственных препаратов, которые (реакции) не были своевременно замечены или распознаны;
• артериальное или венозное кровотечение из анастомозов.
Поздние осложнения возникают в разные, порой весьма отдаленные сроки, и чаще всего, после выписки больного из стационара. Они требуют повторной госпитализации и, в ряде случаев, повторного оперативного вмешательства.
К ним относятся:
• позднее нагноение после проведенного оперативного вмешательства;
• остеомиелит;
• контрактуры и анкилозы суставов;
• формирование болезненных, длительно существующих невром;
• рубцовые спаяния восстановленных сухожилий при неадекватном реабилитационном лечении;
• хронические ишемические нарушения в оперированном сегменте.
Спорные случаи.
Даже среди профессионалов в хирургии кисти и пластических хирургов существуют спорные вопросы по выбору оптимального варианта оперативного лечения той или иной патологии.
К ним, в частности, относятся:
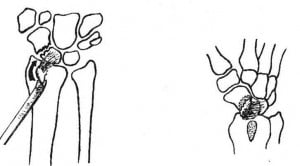
1. артродезирование лучезапястного сустава при ложном суставе ладьевидной кости. Все же здесь больше вреда, чем пользы, так как 80% функции кистевого сустава при этом утрачивается. Альтернативой такому лечению можно считать выполнение пластики дефекта ладьевидной кости бугорком Листера на мягкотканной ножке.
2. при дефекте дистального метаэпифиза лучевой кости принятие решения об укорочении предплечья. В этих случаях предпочтительнее выполнить пластику дефекта фрагментом локтевой кости на мышечной ножке. В качестве мышцы, питающей фрагмент, используется квадратный пронатор.
3. при необратимых повреждениях лучевого нерва лучше выбрать операцию Остен-Сакена-Франка-Джанелидзе вместо первичного артродеза лучезапястного сустава.
5. надо признать противопоказанным тено-артродез межфаланговых суставов у лиц молодого возраста.
6. следует считать ошибкой ампутацию пальцев для достижения быстрого неосложненного заживления ран кисти.
Заключение.
Подводя итог, следует сказать, что еще очень многие вопросы, связанные с лечением и реконструктивно-восстановительными операциями на кисти, не разработаны в достаточной мере или имеют частные решения. Это ведет к неразберихе и индивидуализму в лечении, следствием чего являются диагностические, лечебно-тактические и другие виды ошибок и осложнений.
Хирургия огнестрельных и других тяжелых ранений кисти постепенно оформляется не только как одно из направлений хирургии, но и как самостоятельная научно-практическая проблема со своими особенностями. Стратегической особенностью является необходимость выделять всех раненых в кисть в особую категорию пострадавших, доставка которых в специализированные лечебные учреждения обязательна.
Этого требуют два обстоятельства:
1. тяжесть патологии одного из самых сложных в анатомическом и функциональном отношении органа;
2. особые оперативные приемы восстановительного лечения, доступные только специально подготовленным хирургам, при наличии специального оборудования и оснащения.
Тяжелые ранения кисти сопровождаются частым возникновением дефектов анатомических структур, что предопределяет включение в первичную хирургическую обработку реконструктивно-восстановительных элементов: воссоздание покровов, опорных структур, что позволяет в ранние сроки хотя бы частично восстановить функцию кисти.
Последние достижения в хирургии все шире применяются при лечении ранений кисти. В первую очередь это, конечно, микрохирургическая техника. Использование этих достижений позволяет сократить число ошибок и осложнений, неблагоприятных исходов приводящим к инвалидности.
Проведенный анализ осложнений также показывает, что пострадавшие нуждаются в лечении только в условиях специализированного стационара.
Основным условием, обеспечивающим эффективность лечения, следует считать наличие достаточного оснащения, выбора разнообразных видов шовного материала и наличие подготовленных специалистов в хирургии кисти, владеющих хирургией сухожилий и микрохирургией.