Тромбоэмболия легочной артерии
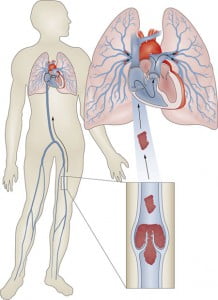 Тромбоэмболия легочной артерии (ТЭЛА) — опасное осложнение тяжелых травм и оперативных вмешательств, наступающее вследствие острой окклюзии основного ствола или ветвей легочной артерии. Средняя частота ТЭЛА характеризуется цифрой 1: 1000 больных, находящихся на излечении в хирургических стационарах. В лечебных учреждениях США ежегодно регистрируют 600 000 случаев ТЭЛА; при этом 1/3 всех больных погибают. В целом тромбоэмболия легочной артерии — наиболее распространенная причина скоропостижной смерти в стенах лечебных учреждений. В большинстве наблюдений ТЭЛА (2/3) летальный исход наступает в первые 30 мин.
Тромбоэмболия легочной артерии (ТЭЛА) — опасное осложнение тяжелых травм и оперативных вмешательств, наступающее вследствие острой окклюзии основного ствола или ветвей легочной артерии. Средняя частота ТЭЛА характеризуется цифрой 1: 1000 больных, находящихся на излечении в хирургических стационарах. В лечебных учреждениях США ежегодно регистрируют 600 000 случаев ТЭЛА; при этом 1/3 всех больных погибают. В целом тромбоэмболия легочной артерии — наиболее распространенная причина скоропостижной смерти в стенах лечебных учреждений. В большинстве наблюдений ТЭЛА (2/3) летальный исход наступает в первые 30 мин.
Большинство легочных эмболов происходит из ветвей системы нижней полой вены, главным образом из илеокавального сегмента и глубоких вен нижних конечностей, таза. Редко источником эмболов служит тромбоз других участков венозного русла (кавернозный синус, яремные вены). Связь ТЭЛА с предшествующим тромбообразованием не носит абсолютного характера. Условия, способствующие тромбозу глубоких вен, создаются не только после травм, но и после профузных кровотечений, гемолиза, ожогов, отморожений.
Флеботромбозы часто наблюдаются после катетеризации вен и операций на органах брюшной полости, малого таза, операций на тазобедренном суставе. В пожилом возрасте риск ТЭЛА заметно возрастает. К факторам, способствующим асептическому тромбозу вен, относят длительное неподвижное положение больного в постели, мышечную бездеятельность и давление собственного веса конечностей, туго накладываемых манжет и фиксирующих электродов, а также эпизоды сердечной слабости (гипоциркуляция). Развитию тромбозов предшествуют нарушение реологии крови, стаз и структурные изменения в стенках вен, повышение адгезивных свойств тромбоцитов и содержания факторов свертываемости, липидов крови, снижение фибринолитической активности.
Из обзора этиологических факторов ТЭЛА вытекают исключительная важность рациональной укладки больного и постоянная его активизация, систематический массаж тела, нижних конечностей. Следует помнить, что благодаря большому количеству венозных анастомозов в тазу и на конечностях расстройств кровообращения при развивающемся флеботромбозе этих областей может и не быть. Отсюда проистекает видимая неожиданность ТЭЛА. Отрыву тромба от его первоначального прикрепления, как правило, способствуют колебания давления в брюшной и грудной полостях (физическая нагрузка, натуживание, кашель).
Внезапная окклюзия легочной артерии или крупной ее ветви сопровождается резким спазмом сосудов малого круга. Именно это обстоятельство объясняет факт, почему небольшой эмбол способен вызвать картину предельно тяжелой гемодинамической катастрофы. Наиболее опасной считается локализация тромбоэмбола в зоне разветвления основного ствола. Возрастающему сопротивлению легочных сосудов способствует неспецифическая реакция на стресс, сопровождающаяся гиперкатехоламинемией, увеличением вязкости и свертываемости крови. Резко нарушается гемодинамика малого круга. Давление в основном стволе легочной артерии увеличивается в 3 — 4 раза. Резко возрастает конечное диастолическое давление в правом желудочке; уменьшается производительность сердца — минутный объем кровообращения (МОК); снижается артериальное давление; наблюдается подъем центрального венозного давления (ЦВД). За очень короткий срок развивается клиническая картина несостоятельности правого желудочка («острое легочное сердце»). Однако вскоре присоединяется и левожелудочковая недостаточность, обусловленная нарушением притока крови (застойная недостаточность кровообращения). Большие тромбоэмболы основного и главных стволов легочной артерии являются причиной быстрой смерти. Ее патофизиологическую основу составляют вазовагальный шок, правожелудочковая сердечная недостаточность, отек легких. При дистальной локализации тромбоэмболов на передний план выступает выключение из функции оксигенации больших участков легочной ткани. Высвобождающиеся гистамин, серотонин, другие медиаторы, помимо сосудосуживающего действия, вызывают распространенный бронхоспазм, углубление дыхательной недостаточности, нарушение проницаемости сосудистых мембран. Развивается интерстициальный и альвеолярный отек легких. Повреждение поверхностно-активного вещества сурфактанта, пропотевание в альвеолы жидкой части, а затем и форменных элементов крови приводит к формированию конгестивных ателектазов; обтурация бронхов вязкой мокротой служит причиной обструкционных ателектазов легких.
При патологоанатомическом исследовании свежий тромбоэмбол лежит свободно в просвете сосуда, не связан со стенкой и не имеет отростков соответственно разветвлениям сосуда. Поверхность его шероховата, на разрезе он имеет сложную структуру и хрупкую консистенцию. В отличие от прижизненного поверхность посмертного свертка крови гомогенная, влажная, красного цвета. К тому же посмертный сверток имеет эластический характер, блестящий, растягивается, снабжен отростками соответственно ветвям сосудов. Однако эти отличия не всегда так просты, поскольку тромботический процесс может наслаиваться на достаточно большом протяжении как в дистальном, так и проксимальном направлении.
Для клинической картины тромбоэмболии легочной артерии характерны острое начало и внезапное развитие сердечно-сосудистого коллапса, сопровождающегося выраженным цианозом. Массивная ТЭЛА соответственно характеризуется и молниеносным течением. В других клинических вариантах внешние проявления ТЭЛА варьируют от единичных неспецифических симптомов до тяжелого состояния, обусловленного синдромом острого «легочного сердца» и сосудистым коллапсом, сопровождающихся расстройствами сознания и дыхания. Подострому течению ТЭЛА соответствует эмболизация долевых или сегментарных ветвей легочной артерии. О неблагоприятном прогнозе свидетельствуют стойкий цианоз, снижение артериального давления, нарушения сердечного ритма, правожелудочковая недостаточность. При подостром течении ТЭЛА следует заподозрить у больных с флеботромбозом, жалующихся на болевые ощущения в груди, одышку, кровохарканье. Острая боль локализуется за грудиной, усиливается на вдохе, не уступает действию анальгетиком внешне имитирует стенокардию; может стихать в ответ на внутривенное введение тромболитических препаратов. Сердце расширяется; возникает пульсация в надчревной области. На ЭКГ регистрируют правограмму, глубокий зубец S, изменение зубца Р, блокаду правой ножки предсердножелудочкового пучка. Одышка носит резко выраженный характер, достигает 60 в 1 мин, сопровождается диффузным цианозом. У больных отмечаются страх смерти, психомоторное возбуждение, резкая слабость, потливость, упорный сухой кашель. Температура тела поднимается лишь на 2—3-й день. Для синдрома острого «легочного сердца» характерны акроцианоз, набухание и пульсация вен шеи, подъем ЦВД, нарастающая тахикардия, ритм галопа, систолический шум над легочной артерией. Быстро наступающая сердечная декомпенсация может стать причиной абдоминального синдрома (тошнота, рвота, резко болезненная печень), который в сочетании с лейкоцитозом может привести к неверному диагнозу внутрибрюшной катастрофы. Церебральный синдром включает такие яркие проявления ТЭЛА, как головокружение, помрачение или полная утрата сознания, эпилептиформные судороги, очаговые неврологические знаки.
Лабораторным подтверждением диагноза являются гипоксемия и гипокапния (кислотно-основное состояние — КОС), тромбоцитопения и гиперкоагуляция (коагулограмма, тромбоэластография — ТЭГ), повышение активности лактатдегидрогеназы (ЛДГ), уровня билирубина. Объективное подтверждение ТЭЛА получают при ангиопульмонографии и сканировании легких. В случаях блокады легочного кровотока тромбоэмболом на сканограмме видны перфузионные дефекты; при неизмененной микроциркуляции легких диагноз ТЭЛА отвергается. К прямым признакам ТЭЛА на серийной ангиопульмонограмме относятся: наличие видимой границы тромбоэмбола в легочной артерии, остановка контрастирующего вещества у места окклюзии («стоп-контраст») и его задержка в правых камерах сердца. Косвенными признаками ТЭЛА являются удлинение артериальной и отсутствие венозной фазы, замедление прохождения контрастирующего вещества на стороне поражения и неравномерность в контрастировании мелких сосудов. С помощью серийной ангиопульмонографии не удается выявить эмболию мелких ветвей. Кроме того, введение контрастирующего вещества вызывает гипертензию в малом круге кровообращения, нарушение сердечного ритма. Поэтому ангиопульмонография оправдана лишь при подозрении на тромбоэмболию основного ствола и главных ветвей, т. е. в ситуации, когда встает вопрос об операции.
На обычных рентгенограммах легких также можно выявить ряд характерных признаков: расширение и деформацию корня легкого, высокое стояние и ограничение подвижности купола диафрагмы, повышенную прозрачность в зоне патологического процесса. При тромбоэмболии мелких ветвей обнаруживают хаотичность легочного рисунка, дисковидные ателектазы и наличие выпота в плевральной полости. При формировании инфаркта легкого вначале имеет место сниженная пневматизация легочной ткани, усиление застойного рисунка; в дальнейшем формируются очаги инфильтрации, сходные с острой пневмонией; треугольные, конусовидные тени с вершиной, обращенной к корню легкого, встречаются достаточно редко.
Перфузионная сцинтиграфия легких показала себя как чувствительный, но неспецифичный метод диагностики ТЭЛА. Применяются также компьютерная томография легких и магниторезонансная томография.
Сопутствующий ТЭЛА венозный тромбоз конечностей и таза распознают инвазивными и неинвазивными методами. Восходящая флебография подтвер ждает глубокий тромбоз в системе бедренной артерии у 100 %, а вен таза — у 80 % больных. Ультразвуковое исследование, импедансная плетизмография и радионуклидные методики также достаточно точны (90%).
Профилактика ТЭЛА прежде всего включает активное предупреждение и лечение посттравматических (послеоперационных) флеботромбозов и тромбофлебитов. Для этого требуются максимальная активизация больного, раннее приседание на постели и вставание, частый массаж нижних конечностей, систематические упражнения ЛФК. В целом эти меры направлены на борьбу с венозным застоем. Из медикаментозных средств наибольшее распространение получило введение небольших доз гепарина (по 5000 ЕД через 8 ч подкожно), лучше в комбинации с дигидроэрготамином. Целесообразно широкое использование низкомолекулярных гепаринов (дальтепарин натрий, надропарин натрий, эиоксапарин-натрий), которые в сравнении с обычным нефракционированным гепарином легче дозируются, реже дают геморрагические осложнения, меньше влияют на функцию тромбоцитов. Они обладают более продолжительным действием и высокой биодоступностью при подкожном введении, поэтому низкомолекулярные гепарины в лечебных целях вводят 2 раза в сутки под кожу живота. Их использование не требует частого лабораторного контроля состояния системы гемостаза.
Неотложное лечение на 1-м этапе включает ингаляцию кислорода, введение спазмолитиков (эуфиллин, но-шпа). Нельзя начинать массаж сердца, не удостоверившись в его остановке (отсутствие пульса на сонных, бедренных артериях, регистрация ЭКГ). Дело в том, что сердечный массаж при ТЭЛА способствует фрагментации и миграции тромба. Такое же сдержанное отношение сформировалось и к введению адреналина, норадреналина, которые способствуют нежелательному возрастанию и без того резкого спазма сосудов малого круга.
 К наиболее радикальному способу лечения ТЭЛА относится операция экстренной эмболэктомии, которую впервые успешно произвел немецкий хирург Тренделенбург в 1902 году (Friedrich Trendelenburg — 1844 -1924). Однако и сегодня ее выполняют достаточно редко, поскольку срочная диагностика и сложное хирургическое вмешательство доступны далеко не всем хирургам. Более подходящие условия для оперативного лечения ТЭЛА имеются в специальных сердечно-сосудистых отделениях и центрах, в особенности когда для этого уже подгодавлены аппараты экстракорпорального кровообращения (ЭКК), имеются достаточные запасы крови. Однако и в условиях ЭКК провести тромбоэмболэктомию не всегда просто, особенно когда происходит окклюзия мелких ветвей легочной артерии. Тогда для извлечения тромбоэмболов прибегают к массажу легких, многократному отмыванию — аспирации их из просвета сосудов. При этом ЭКК нельзя начинать по «закрытому типу», так как введение катетера приводит к смещению тромба либо к закупорке просвета катетера. Тем не менее при хорошей организации дела и безупречно налаженной службе интенсивной терапии больных удается спасать отнюдь не редко (70%). В целом как способ повышенной сложности тромбоэмболэктомию следует резервировать для лечения больных, находящихся в состоянии глубокого кардиоваскулярного коллапса.
К наиболее радикальному способу лечения ТЭЛА относится операция экстренной эмболэктомии, которую впервые успешно произвел немецкий хирург Тренделенбург в 1902 году (Friedrich Trendelenburg — 1844 -1924). Однако и сегодня ее выполняют достаточно редко, поскольку срочная диагностика и сложное хирургическое вмешательство доступны далеко не всем хирургам. Более подходящие условия для оперативного лечения ТЭЛА имеются в специальных сердечно-сосудистых отделениях и центрах, в особенности когда для этого уже подгодавлены аппараты экстракорпорального кровообращения (ЭКК), имеются достаточные запасы крови. Однако и в условиях ЭКК провести тромбоэмболэктомию не всегда просто, особенно когда происходит окклюзия мелких ветвей легочной артерии. Тогда для извлечения тромбоэмболов прибегают к массажу легких, многократному отмыванию — аспирации их из просвета сосудов. При этом ЭКК нельзя начинать по «закрытому типу», так как введение катетера приводит к смещению тромба либо к закупорке просвета катетера. Тем не менее при хорошей организации дела и безупречно налаженной службе интенсивной терапии больных удается спасать отнюдь не редко (70%). В целом как способ повышенной сложности тромбоэмболэктомию следует резервировать для лечения больных, находящихся в состоянии глубокого кардиоваскулярного коллапса.
За последние годы внедрены в практику лечения ТЭЛА различные варианты «катетеризационной тромбоэмболэктомии». Через бедренную или яремную вену и камеры сердца в легочную артерию проводят вакуумные наконечники. Далее под контролем рентгеноконтрастного исследования катетер подводят непосредственно к тромбоэмболу, раздувают эластичную манжету, чтобы блокировать кровоток, а затем приступают к отсасыванию.
При невозможности произвести срочное вмешательство открытого или закрытого типа показано срочное введение тромболитических веществ, антикоагулянтов, антиагрегантов. Комплексное медикаментозное лечение предпринимается для лизиса тромбоэмбола, предупреждения дальнейшего тромбообразования и нормализации гемостаза. Из тромболитиков показаны внутривенные вливания фибринолизина, стрептокиназы, урокиназы, рекомбинантный тканевой активатор плазминогена (актилизе, пуролаза); из антикоагулянтов — гепарина, низкомолекулярных гепаринов ; из антиагрегантов — реополиглюкина, курантила, персантина, дипиридамола. Лечебный фибринолиз с помощью названных препаратов эффективен в ближайшие 5 дней с момента возникновения ТЭЛА (максимальный эффект — в первые часы). Однако даже в пределах этого срока полная и частичная реканализация тромба наступает лишь у 1/2 всех больных. Стрептокиназа способна вызывать анафилактические реакции; урокиназа лишена этих свойств, и поэтому ее допустимо применять в течение длительного срока. Необходимо помнить, что проведение тромболитической терапии после травм и операций чревато опасностью тяжелых кровотечений. При их возникновении показаны срочное применение ε-аминокапроновой кислоты, свежей плазмы. Гепарин вводят вместе с тромболитиками; начальная доза составляет 3 — 4 ЕД/(кг-ч) при ТЭЛА и 1,5—2 ЕД/(кг-ч) при тромбофлебитах. В дальнейшем гепарин применяют в дозе, поддерживающей гипокоагуляцию на уровне, когда протромбиновое время в 2 раза меньше нормы. В настоящее время чаще применяют низкомолекулярные гепарины.
Опасность ТЭЛА весьма возрастает при септическом и рецидивирующем течении тромбофлебита нижних конечностей. В таких наблюдениях рекомендуются хирургические вмешательства на нижней полой вене с внедрением в ее просвет улавливающих фильтров (кава-фильтры) или даже прибегают к перевязке основного ствола. У женщин рекомендуют дополнительную перевязку яичниковых вен, чтобы не допустить эмболизации через коллатеральные вены.